

Recherche translationnelle dans la PA
Titre Gut microbiota and metabolic signatures in acute pancreatitis. (1)
Auteurs Christoph Ammer-Herrmenau (Goettingen, Germany)
Problématique justifiant la recherche ou l’étude
Même si la majorité des PA (pancréatites aigues) sont bénignes, 10 à 20 % des patients vont développer des formes modérément sévères à sévères, avec défaillances d’organes (DO) ou infection de coulées de nécrose. Il existe de nombreux scores prédictifs de sévérité mais ils restent imparfaits, que ce soit sur la prédiction ou la facilité d’utilisation. Récemment, l’interaction entre microbiome et pathologies pancréatiques a été suggéré dans plusieurs travaux, notamment en cancérologie, et une étude préliminaire sur 60 patients avait mis en évidence une altération du microbiome rectal comme facteur de risque de nécrose et de DO. (2)
But
Dans la continuité de ces travaux, les auteurs ont émis l’hypothèse d’un microbiome altéré dans la PA, comparativement aux sujets sains. Ils ont ainsi suggéré que l’analyse de cette variation du microbiome pouvait être un marqueur prédictif de sévérité.
Materiel et méthodes
Il s’agissait d’une cohorte prospective, multicentrique, observationnelle incluant, entre 2020 et 2022, des patients atteints de PA venant de 15 centres européens. Une analyse du microbiome oral et rectal par séquençage était réalisé dans les 72 heures suivant l’admission. Le critère principal était l’association entre une modification du microbiome oro-intestinal et la sévérité de la PA (3 classes définies selon les critères d’Atlanta). Les critères secondaires recherchés étaient l’association du microbiome avec les critères habituels de sévérité comme la mortalité, la durée d’hospitalisation… Une nouvelle définition « post-hoc » de sévérité de la PA étaient proposée dans un second temps, avec la persistance de DO (> 48 heures) et/ou la nécessité de drainage de la nécrose. Les pancréatites chroniques étaient exclues.
Tous les prélèvements étaient réalisés par écouvillonnage. En ce qui concerne les prélèvements buccaux, il s’agissait d’un séquençage de l’ARNr 16S (gène présent chez toutes les bactéries avec des régions variables en fonction des espèces), pour les prélèvements rectaux, c’est un séquençage métagénomique qui était choisi.
Résultats
424 patients ont été inclus, 419 ont bénéficié de prélèvements buccaux et 414 rectaux. Les étiologies les plus fréquentes de PA étaient la cause biliaire puis alcoolique. On retrouvait une signature de microbiome significativement différente (en rectal et non pour les prélèvements buccaux) dans les PA sévères comparativement aux bégnines et modérément sévères (figure 1). La mortalité était aussi associée à une altération du microbiome rectal (10 décès dans les 30 jours suivant l’inclusion) (P=0,006).
Dans un second temps, une classification « post-hoc » en 2 groupes, sévère vs non sévère, a retrouvé 28 patients répondants aux critères de gravité, ils ont été appariés. 16 espèces retrouvées dans les prélèvements rectaux étaient associées aux formes sévères P=0,006. Elles étaient aussi associées à un SIRS et à une durée d’hospitalisation plus longue. L’association de ces deux critères (microbiome altéré et SIRS) présentait une courbe AUROC supérieure aux autre scores (figure 2). La majorité de ces espèces faisait partie d’un même type de famille productrice de SCFA (acides gras à chaine courte). La principale limite à l’utilisation de ces prélèvements comme facteur prédictif de gravité était la durée nécessaire pour obtenir les résultats, soit 4 jours, mais les auteurs travaillaient à l’élaboration de tests plus rapides.
Conclusion
L’association SIRS + présence de 16 espèces pathogènes dans des écouvillons rectaux prélevés dans les 72 heures suivant une PA est un bon facteur prédictif de sévérité qui semble être supérieur aux scores conventionnels.
Intérêt pour le malade : 3/5
Applicabilité en pratique de routine : 1/5
Biblio :
- Ammer-Herrmenau C et al. 2024 Feb 23;73(3):485-495.
- Zou M, Yang Z, Fan Y, et al. Front Immunol 2022;13:988326.
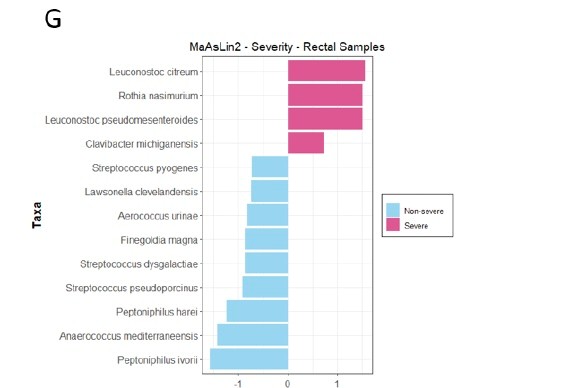
Figure 1 : 16 espèces différentes associées aux formes sévères de PA dans les prélèvements rectaux.
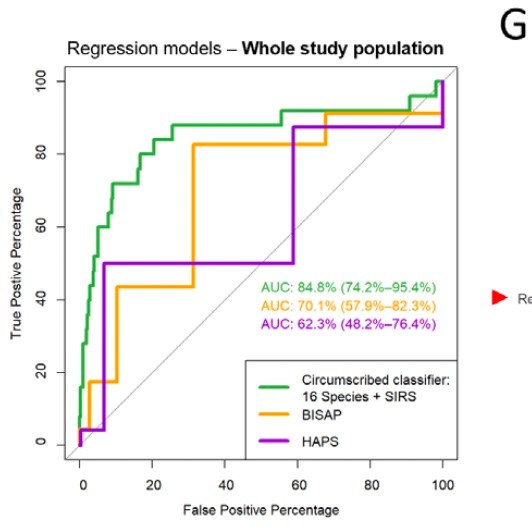
Figure 2 : la modification du microbiome rectal associé au SIRS est un meilleur facteur prédictif de sévérité que le BISAP et le HAPS.
Par Eve Gelsi
